医療問題
救急中核病院174ヵ所減少
平成20年01月14日、朝日新聞朝刊の記事です。
救急中核病院、2年で174ヵ所減
~搬送遅れの要因に~
■ ■
地域の救急患者を受け入れる中核的存在の「2次救急病院」が、この2年間で174ヵ所減ったことが、朝日新聞の全国調査でわかった。
深刻化する医師不足や経営難が影を落とした結果、減少傾向が加速しており、
新たに救急を掲げる病院がある一方、救急の看板を下ろしたのは、2年間で全体の5.6%にあたる235ヵ所に上る。
■ ■
急患の収容先選びが困難になり、搬送遅れが続発するなど市民生活への打撃は大きい。
国の医療費抑制政策が救急医療の根幹を揺るがしている実態が、色濃く浮かんだ。
日本の救急医療機関は、
①開業医らが軽症患者を診る 「1次(初期)救急」
②入院や手術の必要な患者を治療する「2次救急」
③救命救急センターなど重篤患者に対応する「3次救急」
に分かれ、中でも、多くの市にある公立・民間の2次救急病院が地域医療の中心的担い手となっている。
■ ■
調査は、救急医療計画を策定する各都道府県を対象に、2005年10月~2007年10月の増減状況を尋ねた。
全国の2次救急病院は2005年10月時点で4,170ヵ所あったが、2年後には3,996ヵ所となり、174の純減。
救急対応をやめた235ヵ所に加え、21ヵ所が3次救急に移行するなどした一方、新たに82ヵ所が2次救急病院になった。
2004年以前のデータがある自治体の多くで、2005~2007年の年間減少数がそれ以前を上回り、減少率が高まっている。
■ ■
2次救急病院の減少数トップは福岡県の26ヵ所。
県東部の京築地区で市町村の補助金が打ち切られた結果、当番制で急患を受け入れる「輪番制度」がなくなり、10病院が一気に救急から外れたのが響いた。
東京都の15ヵ所、大阪府の14ヵ所がこれに続き、診療報酬の改定に伴う収入減などで、診療体制を縮小する病院が都心部で増えている実情を裏づけている。
当直の確保で人件費がかさむ救急が不採算部門になっている例も多く、東京では、5病院が破産や廃院に追い込まれていた。
■ ■
地域別では、四国の落ち込みが著しく、全体の11%にあたる22ヵ所の減。
北陸・甲信越でも8%(22ヵ所)減少し、激務などから救急勤務医の退職が相次ぐ地方病院の苦悩が際立っている。
こうした状況を背景に、各地で救急患者の搬送先探しが難しくなっており、兵庫県姫路市では昨年12月、吐血して搬送された男性が17病院に受け入れを拒まれ後に死亡。
大阪府富田林市でも下痢や嘔吐(おうと)で搬送された女性が30病院に断られた翌日に亡くなった。
福島市では同11月、交通事故に遭った女性が4病院に計8回搬送を拒否された後、死亡している。
■ ■
このほか、2次救急に指定されている診療所も同時期に57ヵ所減り、404ヵ所になった。2年間で12%が消えたことになる。
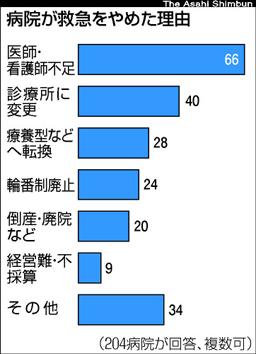
調査と並行して、救急対応をやめた235病院のうち、自治体が公表しなかった病院などを除く227病院に撤退の理由(複数回答可)を聞き、204病院から回答を得た。
最多は「医師や看護師の不足」で66病院。
次いで「診療所への変更」(40病院)が多く、「療養型病院などへの転換」も28病院あった。
「地域の輪番制度がなくなった」が24病院、「倒産・廃院」は20病院だった。
■ ■
スタッフ不足を挙げた病院は地方に顕著で、
「大学の医局による医師引き揚げで常勤医が10人以上減った」
「医師が半減し、当直態勢が取れなくなった」などと事情を説明。
「看護師が給与の高い都市部へ流れ、夜間の救急体制が築けない」との声も多かった。
■ ■
都市部では、人手不足を訴える病院が多い一方で、
「救急での収益が期待できない」
「病院の収支が厳しい中で続けるメリットがない」など、経営上の理由も目立った。
中には「当直医の専門外の患者が来る救急は、訴訟リスクが高い」と回答した病院もあった。
以上、朝日新聞より引用
■ ■
自分や身内が急病になった時に、救急車や救急病院ほど、頼りになるものはありません。
救急車のピーポーピーポーという音が聞こえてきただけで、 ‘助かった’と思うものです。
国の医療制度改革で、今、救急医療がピンチを迎えています。
■ ■
もともと、救急は、病院の‘赤字部門’でした。
国や地方自治体からの、補助金があるので、なんとかやって来れたのです。
病院勤務の医師や看護師は、救急当直をできれば避けたいというのが‘本音’でした。
一晩、救急当直をすると、一日くらい代休をもらっても疲労がとれません。
看護師さんは、代休がもらえますが、医師はまずもらえません。
■ ■
救急当直をした翌日も、通常勤務が当たり前でした。
夜中じゅう、働いて、真っ赤な目をして、翌日も勤務です。
労働基準法も何も、あったものではありません。
過去には、過労死した研修医が問題になったこともありました。
救急を支えていたのは、自分がしなければ…という使命感だけでした。
手当も決して多くはありませんでしたし、医師に手当が出ない病院もありました。
■ ■
今年、サミットが行われる、洞爺湖がある、北海道胆振支庁には、救命救急センターがありません。
民主党の鳩山由紀夫代議士の選挙区です。
北海道庁は、緊急時には、ヘリで搬送すればよいと考えているようです。
過去に、悪天候でヘリが飛べなかったことがあるのを、すっかり忘れているようです。
全国から、救命救急の専門医・看護師を集めて待期させるようです。
どんなに偉い先生を集めても、会場のウインザーホテルでは何もできません。
■ ■
急性心筋梗塞やクモ膜下出血で、外国の首脳が倒れても、適切な処置ができるか疑問です。
有珠山が噴火して、大量の熱傷患者が出ても、手当ができません。
有珠山が噴火すると、ヘリも飛べなくなります。
日本の偉い政治家の方には、救急医療や医療界全体が疲弊していることを、強く認識していただきたいと思います。
今のままでは、救急医療を目指す、若い医学生や医師はいなくなってしまいます。